Білки крові можуть попереджати про рак за сім років до встановлення діагнозу
У крові людини науковці виявили білки, які можуть попередити людей про рак більш ніж за сім років до його діагностування. >>
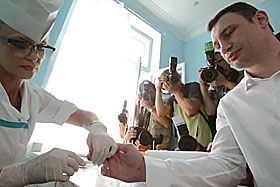
Віталій Кличко вчора власним прикладом агітував українців здавати кров. (Фото УНІАН.)
«Допоможіть! П'ятирічній дівчинці потрібна кров третьої групи, резус негативний. Відділення онкогематології». «Терміново потрібна кров четвертої групи з позитивним резусом. Відділення гнійної хірургії». «Ваша кров може врятувати життя моєї дитини!» — такі прохання про допомогу сьогодні часто можна побачити на стінах лікарень, на спеціальних сайтах в інтернеті і навіть на дошках оголошень у міських парках. Кров, така непомітна, коли з нею все гаразд, стає дорожчою від золота під час важкої хвороби. І тоді всі ниточки життя, які тримають пацієнта на цьому світі, сплітаються в тонку трубку, підведену до донора. Сьогодні, в міжнародний День донора крові, варто згадати, чому ця трубка все частіше залишається порожньою...
У тілі середньостатистичної дорослої людини циркулює близько п'яти літрів крові. Клітини, які в ній містяться, доставляють життєво необхідні речовини до органів людини та захищають організм від небезпечних інфекцій. Втративши багато цієї рідкої тканини, людина може загинути — якщо хтось не поділиться з нею «кровним» запасом.
Як бідкаються лікарі, донорської крові в Україні не вистачає. Причому постійно. Щодня тисячі хворих «зависають» між життям та смертю в очікуванні порції чужої плазми, тромбоцитів, еритроцитів чи білків. Якщо таким пацієнтам не надати допомогу вчасно, вони можуть померти. Це люди, які потрапили в аварію чи постраждали від пожежі, пацієнти, які прибули на пересадку нирки чи на операцію кишечнику, жінки, яким роблять кесарів розтин тощо.
Втім коло страдженних, які потребують переливання, не обмежується пацієнтами з великою втратою крові. Існує ціла низка захворювань, які неможливо вилікувати без систематичного переливання крові та її компонентів. Йдеться про найважчі гематологічні захворювання — гемофілію, рак крові, анемію, захворювання імунної системи. Лікування цих захворювань може тривати роками, і без вливання спеціальних препаратів, виготовлених із крові, такі пацієнти приречені на смерть.
Як розповів «УМ» головний лікар Житомирського обласного центру крові, президент Всеукраїнської громадської організації «Асоціація служби крові України» Анатолій Чугрієв, останім часом в Україні збільшилася кількість хворих на гемофілію — спадкове захворювання, пов'язане з відсутністю в плазмі крові певного фактора згортання. Відомо, що плазма несе 13 факторів, які формують ланцюжок згортання крові. І якщо в плазмі відсутній восьмий фактор згортання, у людини розвивається гемофілія А якщо не виробляється дев'ятий фактор — з'являється гемофілія В. Відсутність однієї з 13 ланок розриває весь ланцюжок, і в такого хворого кров не може згорнутися взагалі, будь-яка травма може призвести до сильної кровотечі, яку важко буде зупинити навіть найсильнішими медпрепаратами.
Врятувати такого пацієнта можна тільки за допомогою введення у вену того фактора згортання крові, якого хворому не вистачає. А виготовляють ці препарати із плазми крові, яку здають донори.
Якщо дитині поставили діагноз «апластична анемія», це значить, що кістковий мозок у неї припиняє виробляти всі клітини крові: еритроцити, які розносять кисень, тромбоцити, які попереджають крововиливи та кровотечі, i лейкоцити, які борються з вірусами, бактеріями та грибками. Хворий може загинути від найменшого порізу (від втрати крові) чи звичайної застуди (без лейкоцитів нікому буде боротися з інфекцією). І поки медики не «навчать» кістковий мозок знову виробляти клітини крові, пацієнтові потрібні постійні переливання чужих клітин крові, які гоїтимуть рани і вбиватимуть бактерії.
При лейкозі (рак крові), в період загострення хвороби кістковий мозок виробляє лише хворі клітини крові, а після кожного курсу хіміотерапії — десь протягом трьох тижнів — нові клітини не з'являються взагалі. Тому деяким пацієнтам переливання треба робити раз на тиждень, деяким — щодня...
Людей, які потребують переливання крові, у нас чимало. А от донорів, які б регулярно здавали кров, меншає. «Щорічно в Україні кров та плазму здають 773 тисячі осіб, — говорить виконувач обов'язкiв головного лікаря Київського міського центру здоров'я Отто Стойка. — Однак за останні 14 років загальна кількість донорів зменшилась майже вдвічі. Кількість активних донорів, а особливо донорів плазми, зменшилася за минулий рік на вісім відсотків, і серед причин на перший план виступає низька плата за кров. У Києві загальна кількість донорів у 2006 році становила 5,7 тисячі осіб, але слід зазначити, що з них 5, 4 тисячі були донорами резерву, тобто особами, які одноразово здають кров. Як правило, це родичі або знайомі хворого. Такий напрям досить перспективний, але нерідко ці люди не знають свого епідеміологічного статусу, тоді як активні донори від двох до п'яти разів на рік проходять медичне обстеження».
Як зауважує Отто Стойка, проблему поглиблює і те, що люди, які хочуть здати кров, не завжди відповідають усім вимогам, що ставляться до донорів: «З кожним роком в Україні стає актуальнішою проблема розповсюдження захворювань серед населення, а це призводить до зменшення кількості потенційних донорів. Так, у 2006 році лікарі Київського міського центру крові за тимчасовими та абсолютними протипоказаннями вiдмовилися взяти кров у 669 добровольцiв. У масштабах держави цифри значно більші».
Лікарі бідкаються, що серед «кров'яних» добровольців стає все важче відшукати тих самих «практично здорових людей», зазначених у документі ВООЗ. Адже обмежень на шляху перспективного донора — дуже багато.
За словами Отто Стойки, донором може бути кожна здорова людина віком від 18 до 60 років, яка не має протипоказань. «Але існує перелік захворювань, через які людина ніколи не може здавати кров, — застерiгає лікар. — Серед них вірусні гепатити В і С, ВІЛ, сифіліс, туберкульоз, бруцельоз, туляремія, а також паразитарні, злоякісні хвороби, хронічні захворювання серцево–судинної, дихальної та сечовидільної систем, шлунково–кишкового тракту, операції з видалення будь-якого органу тощо».
Донором ніколи не зможе стати людина, хвора на псоріаз, екземи, гіпертонічну хворобу II—III ступенiв, ішемічну хворобу серця, бронхіальну астму. Кров не має права здавати людина, в якої була злоякісна пухлина (навіть якщо лікування пройшло успішно), пацієнт із променевою хворобою, цирозом печінки, сильним ураженням нирок, виразковою хворобою шлунка чи дванадцятипалої кишки. Також лікарі не візьмуть кров у людини з поганим зором (ступінь міопії мінус 6 та нижче).
Крім того, тимчасово, на визначений в кожному конкретному випадку термін, перешкоджають донорству такі фактори:
* Будь-які операції, в тому числі аборти — від 6 місяців.
* Нанесення татуювання або лікування голковколюванням — 1 рік.
* Перебування за кордоном більше двох місяців — півроку.
* Перебування в країнах поширення малярії (Азія, Африка, Південна й Центральна Америка) більше трьох місяців — 3 роки.
* Контакт із хворим на гепатит A — 3 місяці.
* Контакт із хворим на гепатит B або C — 1 рік.
* Перенесена ангіна, грип, застуда (після одужання) — 1 місяць.
* Інші інфекційні захворювання — півроку.
* Температура тіла вище від 37о С — 1 місяць.
* Алергійні захворювання у стадії загострення — 2 місяці.
* Щеплення убитими вакцинами (від грипу, дифтерії, тифу тощо) — 10 днів.
* Щеплення живими вакцинами (БЦЖ, віспа, краснуха) — 1 місяць.
* Введення імуноглобуліну проти гепатиту B — 1 рік.
* Вакцинація проти сказу — 1 рік.
* Реакція Манту (якщо відсутня запальна реакція на місці ін'єкції) — 2 тижні.
* Прийом антибіотиків (після закінчення курсу) — 2 тижні.
* Менструація (після закінчення) — 5 днів.
* Видалення зуба — 10 днів.
* Вживання алкоголю — 2 доби.
Медики зазначають, що такий прискіпливий відбір донорів у першу чергу захищає людей, яким потрібна кров. З ВІЛ-інфекцією і гепатитом, наприклад, усе зрозуміло — не можна допустити, щоб інфекція разом із компонентами крові потрапила в організм реципієнта. А чому лікарі відправляють «на карантин» мандрівників у наколках? Тому що в процесі татуювання людина може «підчепити» якусь заразу, яка проявиться через півроку—рік, а поїздка за кордон може закінчитися в кабінеті венеролога чи інфекціоніста. Висока температура тіла може свідчити про запальний процес, який відбувається в організмі, а кров, насичена збудниками інфекції, принесе небагато користі...
Водночас деякі протипоказання з'явилися у списку для того, щоб захистити від проблем зі здоров'ям самих донорів. Наприклад, реципієнту абсолютно байдуже, який зір має донор — мінус, плюс чи «як у орла». А на станції переливання крові цим обов'язково поцікавляться. Річ у тім, що при сильній короткозорості здача крові — додатковий ризик відшарування сітківки ока. Втрата зору — не найкраща винагорода донорові за бажання комусь допомогти...
Крім того, жінкам нагадують, що під час менструації в їхньому організмі знижується рівень гемоглобіну, і здача крові в цей період може погіршити самопочуття або посилити кровотечу. Тому лікарі рекомендують представницям прекрасної статі почекати п'ять днів після закінчення менструації, а вже потім прямувати до пункту прийому крові.
Коли ж з усього потоку бажаючих здати кров вибрати лише тих, хто чітко, за всіма пунктами, підходить для донорства, залишиться не так багато. А це призводить до значного дефіциту крові, плазми та препаратів, що з неї виготовляють. Хворі мало чим допоможуть, а здорові люди зазвичай не прагнуть з кимось ділитися власною плазмою чи еритроцитами...
Лікарі кажуть, що прагнення регулярно приходити на пункт здачі крові не виникає в тих людей, які не знають про користь донорства для себе, коханих. Адже медики помітили, що донори рідше гинуть у катастрофах і швидше одужують після складних операцій. У таких людей зникають проблеми з обміном речовин, зайвою вагою і навіть... потенціює! Як пояснює Анатолій Чугрієв, донори краще переносять крововтрати. Адже після кожної здачі крові в донора йде оновлення клітин — кістковий мозок продукує молоді, більш активні еритроцити, лейкоцити, тромбоцити. Крім того, організм виробляє невелику кількість стовбурових клітин, про користь яких сьогодні так багато говориться. І якщо через місяць-другий донор потрапить у біду і втратить багато крові, він буде більш стійким до крововтрати, ніж людина, яка донором не була. З аналогічної причини жінки, які щомісяця переносять менструацію, швидше одужують після крововтратних операцій, ніж чоловіки.
Цього року Міжнародний день донора крові проходить під девізом «Безпечна кров для безпечного материнства». За даними ВООЗ, донорська кров може врятувати більше як 500 тисяч жінок, які щороку гинуть в усьому світі через ускладнення під час вагітності та пологів. За інформацією Київського міського центру здоров'я, у грудні минулого року в пологовому будинку № 3 донорська кров врятувала життя 32-річній жінці, яка народила свою другу дитину. Пологи були патологічними, дитина народилась здоровою з вагою 4,1 кілограма, але через фіброміому матки у жінки в ранньому післяпологовому періоді розвинулася сильна кровотеча. Пацієнтка втратила 1800 мілілітрів крові. І лише завдяки переливанню двох літрів донорської крові жінку вдалося врятувати від смерті.
Плазма крові зазвичай зберігається в замороженому стані протягом двох років. Еритроцити зберігаються в холодильнику максимум 42 дні. Тромбоцити можна тримати при кімнатній температурі, але їхня максимальна активність — усього 5 днів. Тому запасів тромбоцитів зробити практично неможливо. Але найважче лікарям доводиться з лейкоцитами (точніше, їхнім різновидом — гранулоцитами). Ці клітини, які використовуються для боротьби з інфекцією, треба перелити протягом 24 годин після кровоздачі — через добу вони втрачають свої властивості.
У крові людини науковці виявили білки, які можуть попередити людей про рак більш ніж за сім років до його діагностування. >>
Надважлива подія для реабілітаційної інфраструктури Черкаської області: на базі табору «Максимум» запрацював центр протезування. >>
Перший чоловік, якому пересадили генетично модифіковану нирку від свині, Річард Слейман, помер через два місяці після операції. >>
Карту нейронних ланцюгів мозку склали дослідники з Гарварду разом з експертами з машинного навчання Google. >>
Волонтери з Кременчука посприяли проведенню тисяч успішних операцій з вилучення уламків. >>
Четверту трансплантацію нирки тій самій людині здійснили львівські трансплантологи. Жінка майже 30 років бореться із нирковою недостатністю. >>